En 2017 un 58% de la población chilena consumía al menos un medicamento, un aumento de cinco puntos con respecto a las cifras de 2010, siendo los psicofármacos los segundos remedios más consumidos. Tras la pandemia, estas cifras incrementaron, ya que se registró un aumento de síntomas de afecciones a la salud mental en la población chilena, experimentado sobre todo por niños y jóvenes. Actualmente, la polifarmacia, entendida como la ingestión de dos o más medicamentos a la vez, es una tendencia al alza entre quienes tratan sus síntomas psiquiátricos. ¿Cuál es su riesgo?
Por: Daniela Avendaño (@daniavendano_24)
Edición: Catalina Aillapan (@aillapanda)
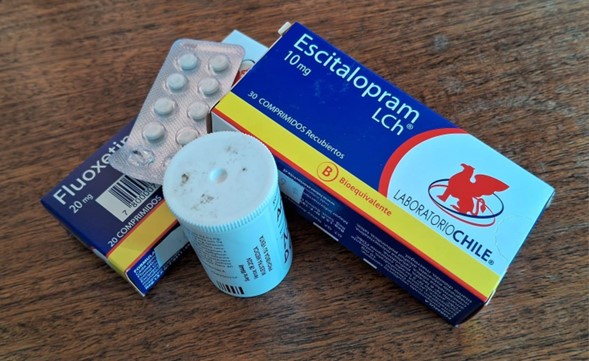
A las nueve de la mañana en punto, la estudiante de publicidad de 20 años Moira Pavez toma su dosis de fluoxetina, remedio antidepresivo ampliamente prescrito para tratar trastornos del estado de ánimo, como la depresión mayor y el trastorno obsesivo-compulsivo (TOC). Debido a su trastorno de conducta alimentaria (TCA) debe ingerir las tres pastillas con algún tipo de alimento. Ella se las toma con su desayuno, el que consiste en un paquete de galletas Quaker.
En la pandemia, Pavez supo que sufría un cuadro depresivo, pero al estar inscrita en el sistema público demoró en recibir un diagnóstico claro. En 2023, cuando comenzó su tratamiento contra sus trastornos del estado de ánimo en el Centro de Orientación en Salud Mental (COSAM) de Quinta Normal, recuerda haberse sentido “muy inestable” y peor que al postular a la atención, lo que influyó en la cantidad de medicamentos que le recetaron.
Aparte de fluoxetina, a eso de las diez de la noche, Pavez toma quetiapina, un antipsicótico prescrito para tratar su insomnio. Adicionalmente, para sobrellevar sus ocasionales crisis de pánico, le fue recetado clotiazepam, ansiolítico que ayuda a inducir la relajación muscular ante situaciones de estrés o tensión emocional.
Su rutina se repite todos los días de la semana. Al completarse un mes, su abuela, quien se encarga del manejo y la administración de sus remedios debido a sus intentos suicidas con pastillas, debe asistir al COSAM para retirar la dosis de remedios recetados para el siguiente mes.
Pavez no es la única paciente diagnosticada con un trastorno mental que ingiere más de tres medicamentos distintos para tratar su enfermedad. Hoy es cada vez más común encontrar casos de personas que consumen más de un remedio al día para tratar sus afecciones psiquiátricas.
Según la Encuesta Nacional de Medicamentos de 2017, un 58 % de los chilenos consumía al menos un medicamento diario, aumentando cinco puntos respecto de 2010. Además, un 13 % mencionaba que consumía cinco o más fármacos en general. Con el pasar de los años, aquellas cifras se hicieron mayores. El Departamento de Economía de la Salud (Desal) dependiente del Ministerio de Salud (Minsal) reveló un aumento de un 89 % de dosis vendidas de psicofármacos entre 2019 y 2021.
La pandemia tuvo su impacto en estas cifras, con un 46,7 % de la población reportando síntomas de depresión, además de más de un 20 % teniendo problemas de alimentación, energía y sueño, según datos entregados por el estudio Termómetro de la Salud Mental en Chile, realizado por la Universidad Católica y la Asociación Chilena de Seguridad (ACHS) en abril de 2021. Otra publicación encabezada por la empresa chilena especializada en estudios de mercado Corpa Market Intelligence en 2023 demostró que niños y jóvenes son los más afectados por los altos niveles de estrés y depresión. Varias investigaciones han evidenciado que los adolescentes serían más susceptibles a caer en cuadros depresivos. Particularmente la Biblioteca Nacional de Medicina de Estados Unidos ha documentado cómo los factores hormonales y ambientales durante la adolescencia contribuyen a un mayor riesgo de desarrollar problemas de salud mental, incluidos la depresión y la ansiedad.
El concepto de “polifarmacia”, entendida como la ingestión conjunta de dos o más medicamentos según el Ministerio de Salud (Minsal), es algo que está cada vez más presente a la hora de tratar afecciones psiquiátricas. Según explica Pedro Palma, psiquiatra infantojuvenil de Cooperativa Médica Las Condes (Medicop), ocurre porque las patologías de salud mental tienden a venir acompañadas de otros cuadros simultáneos.
“Se da la polifarmacia porque lamentablemente no hay un remedio único para actuar sobre diferentes dominios sintomáticos, entonces desde ahí a veces uno ocupa diferentes fármacos para diferentes síntomas”, aclara el psiquiatra. Además, agrega que hay pacientes resistentes a los tratamientos, casos en los que se potencian los fármacos previamente utilizados, incrementando las dosis o utilizando más medicamentos. “Uno empieza a aumentar o a potenciar el fármaco para poder llegar a una mejoría […]. Uno tiene que ir atacando todos los dominios sintomáticos”, explica Palma.
Acorde con la psiquiatra infantojuvenil Caterina Pesce, de Red de Salud UC CHRISTUS, no se puede analizar el uso de psicofármacos en simultáneo a nivel poblacional, ya que depende mucho del diagnóstico y situación particular de los pacientes. A pesar de eso, admite que en la gran mayoría de casos sí se utiliza un plan farmacológico para tratar los síntomas, sobre todo de pacientes graves, como es el caso de los hospitalizados. Además, dice que el tema de la polifarmacia psiquiátrica no es algo que está muy documentado en Chile, pero sí lo está que la falta de acceso en la salud mental incide en el aumento de niños y jóvenes consumiendo varios psicofármacos en el país. “Por un lado, ha aumentado la necesidad de salud mental y es un porcentaje muy pequeño el que accede a la atención profesional”, afirma Pesce.
El riesgo de los efectos adversos
Según el estudio Monitor Global de Salud 2023 de la consultora internacional Ipsos, siete de cada diez chilenos cree que el sistema de salud está colapsado. En la misma línea, un 74 % opina que los tiempos de espera por una atención son demasiados largos, un 78 % señala que muchas personas en el país no pueden permitirse una buena atención médica y solo un 38 % confía en que puede recibir un buen tratamiento.
Además, según el estudio Termómetro de la Salud Mental en Chile 2023, realizado por la Universidad Católica y la Asociación Chilena de Seguridad, la cobertura de atención en salud mental alcanza a no más de un 20 % de la población.
Los problemas de acceso a tratamientos, ya sea por los costos implicados, por la falta de personal capacitado para la atención o la burocracia del sistema de salud, como muestra el estudio realizado por Ipsos, vendrían a ser un punto clave en torno al aumento de niños y jóvenes que consumen más de un psicofármaco.
Para acceder a tratamientos de salud mental en el sistema público hay largas esperas que pueden durar más de un año. Según datos de Mayo Clinic, entidad clínica de Estados Unidos, las enfermedades mentales pueden empeorar con el tiempo y ocasionar que se desarrollen trastornos más graves si es que no hay una debida atención a ellos. Esto a su vez implicaría que, como señala el psiquiatra infantojuvenil Pedro Palma, al aumentar la coexistencia de dominios sintomáticos por el tiempo esperado se tenga que recetar más medicamentos, como sucedió con Pavez al momento de ser atendida por su cuadro depresivo.
Por otro lado, en muchos casos, las personas buscan tratamientos sin sugerencia médica, consiguiendo los remedios de forma autónoma y automedicándose, según lo que creen necesitar para aliviar sus síntomas. De acuerdo a los datos del 14° Estudio de Drogas en Población Escolar del Servicio Nacional para la Prevención y Rehabilitación del Consumo de Drogas y Alcohol (SENDA), un 9,5% de adolescentes encuestados reconoció haber consumido tranquilizantes sin receta, siendo uno de los pocos indicadores en el estudio que no mostró bajas. La autoasistencia lleva a posibles abusos de los remedios para tratar afecciones psiquiátricas, según expertos, lo que podría inducir a una sobremedicación y posteriormente a una intoxicación.
Cabe señalar que el boletín Estadística de intoxicaciones agudas notificadas al Programa Nacional de Farmacovigilancia en el periodo 2012-2018 -realizado por el Instituto de Salud Pública de Chile (ISP)- indicó que el medicamento con mayor notificación asociada a intoxicaciones fue clonazepam con un 13,9 % de los reportes. En tercer lugar se ubicó la quetiapina con un 5,2 % y la fluoxetina en sexto lugar con un 2,8 %. En 2020, el clonazepam mantuvo el primer lugar de medicamentos con reportes de sobredosis intencionales con un 44 %, mientras la quetiapina subió al segundo lugar con un 32,6 %.
“Uno sabe que hay muchas personas que no han recibido una evaluación adecuada”, dice la psiquiatra Caterina Pesce. Asimismo, agrega que en general el uso de fármacos siempre conlleva un riesgo de efectos adversos, como el potenciamiento de ciertos síntomas del cuadro a tratar o problemas intestinales. Por eso indica que tiene que existir un buen estudio previo del paciente antes de decidir usar fármacos para tratar sus afecciones, buscando que los beneficios superen a los posibles riesgos.
“Hay que estar muy atento a las interacciones entre los remedios”, dice a su vez el psiquiatra Palma. Además, enfatiza que los tratamientos farmacológicos deben estar acompañados de psicoterapias, que son conversaciones con un psicólogo o psiquiatra para que los pacientes tomen conciencia de lo que hacen, sienten y piensan.
Velar por la prevención de afecciones psiquiátricas
Aunque los tratamientos con psicofármacos son herramientas para tratar eficazmente las afecciones de salud mental, sobre todo en casos graves como los que requieren hospitalización, no son los únicos métodos existentes.
“Me parece que se descansa un poco en los fármacos y hay falta de terapia y de intervención”, señala Francisca Sáez, directora ejecutiva de la ONG Eventuras, una organización que ayuda en el diseño e implementación de programas de aprendizaje socioemocional para niños Desde prekínder a quinto básico. Estos programas buscan promover el bienestar integral de un colectivo a través del potenciamiento de cinco habilidades socioemocionales: la autoconciencia emocional, regulación emocional, autoestima, empatía, asertividad yresolución de conflictos.
Sáez menciona que el aprendizaje socioemocional ayuda a generar bienestar emocional en los niños y pre-adolescentes, a ser más frente a ciertos estímulos, a explorar sin temor nuevas áreas del conocimiento y a generar una visión autosuficiente de sí mismos. Según ella, esto permitiría un mejor cuidado de la salud mental en niños y pre-adolescentes y prevendría el desarrollo de algunos trastornos al llegar a la adolescencia.
Algo importante que caracteriza a los tratamientos no farmacológicos y que ayuda también en la prevención de afecciones psiquiátricas en niños y adolescentes, según Pesce, es el potenciamiento de ciertos estilos de vida saludables. Entre ellos destaca los buenos hábitos de sueño, la alimentación equilibrada, la realización de deportes, la desconexión de pantallas, la participación en actividades sociales, entre otros.
La psiquiatra infantojuvenil explica: “Las intervenciones no farmacológicas tienen que ver con potenciar todo lo que son los estilos de vida saludables […] Una de las cosas que tiene mayor retorno es el hecho de contar con una hora de comida familiar. Las intervenciones familiares son uno de los factores protectores más importantes para todas las condiciones de salud mental de los niños y los adolescentes cuando ya está instalada la patología”. Para la experta, estas estrategias son cruciales no solo para el manejo inmediato de los síntomas, sino también para prevenir la dependencia de múltiples medicamentos a largo plazo.


0 comentarios